こんにちは。
妊活鍼灸を担当している岩本です。
妊活や不妊についてご相談をお受けする中で、よく耳にするのが
「なかなか妊娠できないのは、女性側に原因があるのではないか」
という不安の声です。
不妊症というと、どうしても女性側だけに原因があると思われがちですが、
実際には男女それぞれに原因がある場合、または両方が関係しているケースも少なくありません。
「自分のせいかもしれない」
「相手にどう伝えたらいいか分からない」
そんな思いを抱えながら、妊活を続けている方も多いのではないでしょうか。
この記事では、
不妊症の原因を「女性側」「男性側」「男女両方」「原因がはっきりしないケース」に分けて、
医学的な視点と、日々の臨床で感じていることを交えながら、分かりやすく解説していきます。
- これから妊活を始めようと考えている方
- 検査を受けているけれど、原因がよく分からず不安な方
- ご夫婦で妊活に向き合っていきたいと考えている方
にとって、不妊症を正しく理解し、前向きに妊活を進めるためのヒントになれば幸いです。


不妊の原因は「女性だけ」の問題ではありません
不妊の原因は、女性側だけにあると思われがちですが、
実際には男女どちらにも、またはご夫婦双方に要因があるケースが少なくありません。
妊活を続ける中で、
「自分に原因があるのではないか」
「何を改善すればいいのか分からない」
そんな不安を感じている方も多いのではないでしょうか。
不妊の原因はさまざまで、ひとつではありません
日本は「不妊大国」と言われることがありますが、
生殖医療の分野では、世界的に見てもトップクラスの医療環境が整っています。
それでも不妊に悩む方が多い背景には、
原因がひとつではなく、複数の要因が関わっているという現実があります。
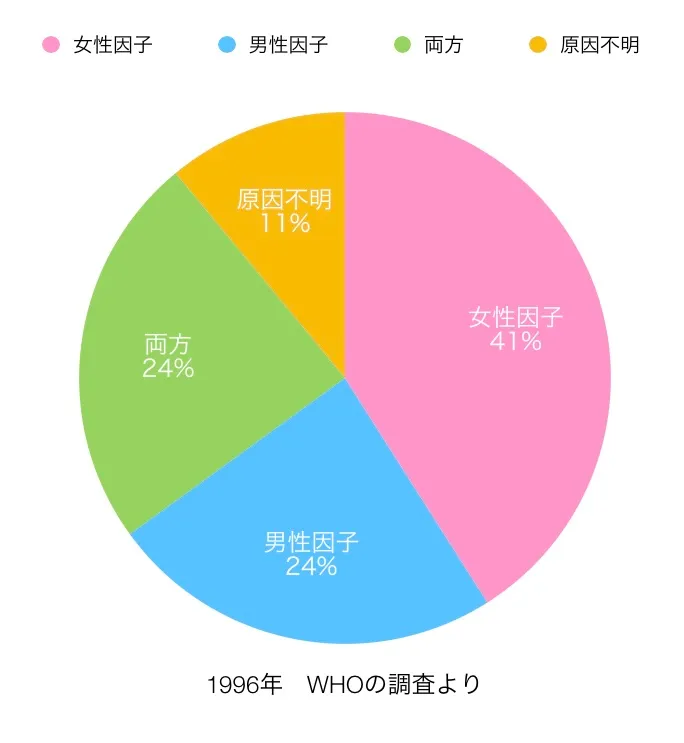
1996年のWHO(世界保健機関)の調査によると、不妊の原因は以下のように分類されています。
- 女性側に原因がある場合:約41%
- 男性側に原因がある場合:約24%
- 男女両方に原因がある場合:約24%
- 原因不明:約11%
この結果からも分かるように、
不妊は決して女性だけの問題ではなく、男女ともに関わるテーマなのです。

妊活ではご夫婦2人で原因を知ることが大切です
妊活を行っているご夫婦の中には、
女性側のみが検査を受けているケースも少なくありません。
特に妊活を始めたばかりの方や、
検査結果をきっかけに「自分のせいで妊娠できないのでは」と不安を感じる男性も多いのが実情です。



不妊の原因を正しく知ることは、
誰かを責めるためではなく、これからの妊活の方向性を見つけるためにとても大切なことです。
この先の章では、
女性側・男性側それぞれに多い不妊の原因について、
できるだけ分かりやすく解説していきます。


女性側に多い不妊症の原因とは
女性側に多い不妊症の原因には、卵管・排卵・子宮など、さまざまな要因があります。
まずは全体像を知り、そのうえで一つひとつの原因について理解を深めていきましょう。
女性側の不妊原因の割合について
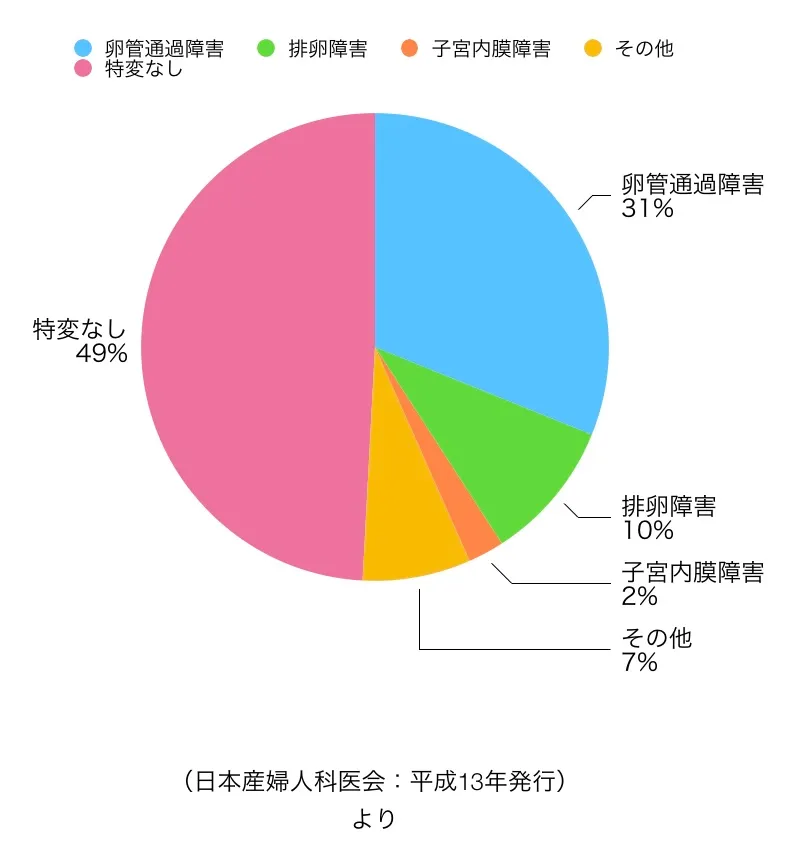

日本産婦人科学会のデータによると、女性側に多い不妊症の原因は以下のような割合となっています。
- 卵管通過障害:約30%
- 排卵障害:約10%
- 子宮内膜障害:約2%
- その他:約7%
- 特に異常が見られないケース:約49%
この統計から分かるのは、女性側の約半数は、検査では明確な異常が見つからないという点です。
検査で異常が見つからないケースも少なくありません
病院での検査では「異常なし」と言われたものの、なかなか妊娠に至らない——
このようなケースは、実はとても多く見受けられます。
当院ではその背景として、
- 自律神経の乱れ
- 慢性的な疲労や冷え
- ストレスによるホルモンバランスの乱れ
といった、検査結果には表れにくい身体の不調が関係していると考えています。



数値や画像では分からない部分だからこそ、身体全体の状態を整えていく視点が大切になります。
⒈ 卵管に関する問題について
卵管の役割とは
卵管は、左右の卵巣と子宮をつなぐ管で、卵子と精子が出会い、受精が起こる大切な場所です。
この卵管に問題があると、排卵されていても妊娠が成立しにくくなります。
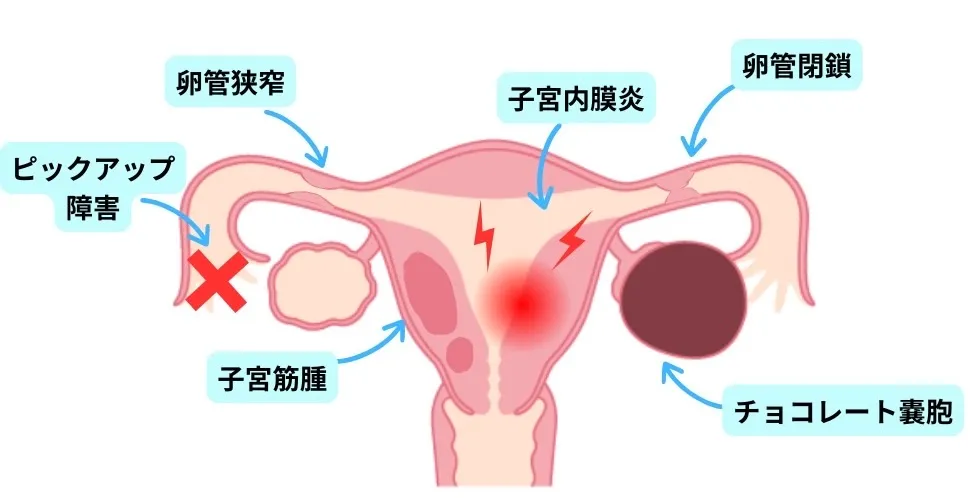

卵管狭窄・卵管閉鎖
卵管狭窄や卵管閉鎖は、
- クラミジア感染症などの性感染症
- 細菌感染
- 過去の炎症や手術
などをきっかけに起こることがあります。
卵管が狭くなったり詰まったりすると、排卵された卵子と精子が出会うことが難しくなり、受精に至りません。
ピックアップ障害について
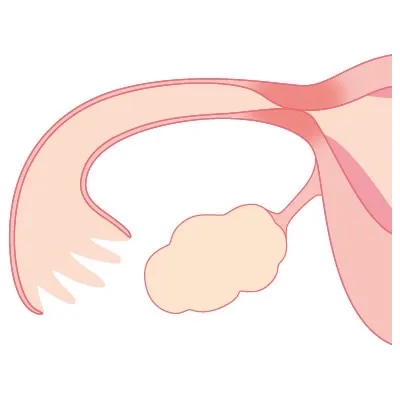

卵管の先端には「卵管采(らんかんさい)」と呼ばれる部分があり、排卵された卵子をキャッチする役割を担っています。
感染症や炎症によって卵管周囲が癒着すると、この卵管采がうまく動かず、
排卵されても卵子を拾い上げることができない状態になります。
これを「ピックアップ障害」と呼びます。



ピックアップ障害は、卵管造影検査では分かりにくいことも多く、腹腔鏡検査によって初めて確認されるケースもあります。
⒉ 排卵に関する問題について
排卵障害とは、何らかの原因によって卵巣からの排卵がスムーズに行われず、
月経周期が不安定になったり、排卵が起こらなくなる状態を指します。
医療機関では、主に以下のような排卵障害が知られています。
①中枢性排卵障害
中枢性排卵障害は、脳の視床下部や下垂体の働きが低下することで起こる排卵障害です。
脳にはホルモンの司令塔である「視床下部」があり、そこからの指令によって下垂体がFSH(卵胞刺激ホルモン)やLH(黄体形成ホルモン)を分泌します。
このホルモンの流れが正常に働くことで、卵胞が育ち、排卵が起こります。
しかし、
- 極端なダイエット
- 急激な体重減少
- 強いストレス
- 睡眠不足
などが続くと、視床下部の働きが乱れ、ホルモン分泌が低下してしまいます。





ダイエットやストレスが原因で、「卵巣に問題がないのに排卵が起こらない」という状態になることも少なくありません
②早期卵巣不全
通常、卵巣の機能は健康な方でも35歳前後から徐々に低下し、
45〜50歳頃に閉経を迎えるのが自然な流れです。
しかし、何らかの原因により
40歳未満で卵巣機能が低下し、排卵が起こりにくくなる状態を
「早期卵巣不全」と呼びます。
早期卵巣不全では、卵巣内に残っている卵子の数が少なくなるため、
- 排卵の予測が難しい
- 妊娠までに時間がかかりやすい
といった特徴があります。



早期卵巣不全は、年齢だけでは判断できません。
AMH検査で、卵巣にどのくらい卵胞が残っているかの目安が分かります。
気になる方は、早めに一度確認しておくと安心ですよ。
③多嚢胞性卵巣症候群(PCOS)
本来、卵胞は月経周期に合わせて複数育ち始め、
最終的に1つだけが成熟して排卵されます。
しかし、多嚢胞性卵巣症候群(PCOS)の場合、
男性ホルモンが多く分泌されるなどの影響で卵胞の発育が止まり、
未成熟な卵胞が卵巣内にたくさん残ってしまう状態になります。
このような状態を
「ネックレスサイン」と呼びます。
PCOSの特徴として多い症状
- 月経不順・無月経
- 不正出血
- 排卵が起こりにくい
などが挙げられます。



PCOSは、生活習慣の影響を受けやすい状態です。
特に食事や睡眠を整えることが、妊活を進める上でとても大切になります。
④黄体化非破裂卵胞
黄体化非破裂卵胞とは、
排卵期に成熟した卵胞が、排卵されないまま黄体化してしまう状態です。
この場合、基礎体温は排卵後のように高温期へ移行しますが、
実際には排卵が起こっていないため、妊娠につながりにくくなります。
原因としては、
- 子宮内膜症
- クラミジア感染
- 卵巣周囲の癒着
- LH(黄体形成ホルモン)の分泌低下
などが関係しているとされています。
⑤黄体機能不全
黄体機能不全とは、
高温期を維持するためのホルモン(プロゲステロン)が十分に分泌されない状態です。
女性の月経周期は、
- 低温期
- 高温期
に分かれており、高温期にはプロゲステロンが多く分泌されます。
プロゲステロンは、
- 子宮内膜を厚く保つ
- 受精卵が着床しやすい環境をつくる
という、とても重要な役割を担っています。
しかし、このホルモンが不足すると、
- 着床しにくい
- 妊娠を維持しづらい
といった状態になってしまいます。



黄体機能不全には、ストレスが関係していることが多いです。
強いストレスや無理なダイエットが続くと、ホルモン分泌が乱れやすくなります。
⑥高プロラクチン血症
プロラクチンは
「乳腺刺激ホルモン」と呼ばれ、
本来は妊娠・出産後に母乳を作るために分泌されるホルモンです。
しかし、妊娠・出産をしていないにも関わらず
プロラクチンが過剰に分泌されてしまう状態を
高プロラクチン血症といいます。
プロラクチンが多く分泌されると、
- 排卵が起こりにくくなる
- 黄体機能不全を引き起こす
- 月経不順になる
など、妊娠に影響を与える可能性があります。
高プロラクチン血症の原因としては、
- 強いストレス
- 下垂体の異常
- 服用している薬の影響
などが挙げられます。
特に、慢性的なストレスはホルモンバランスを大きく乱す要因になります。



妊活中はどうしても気持ちが張りつめやすい時期ですが、
生活習慣の見直しや、適度な運動・リラックスできる時間を意識することも、とても大切なケアの一つです。


⒊ 子宮に関する問題について
子宮は、受精卵が着床し赤ちゃんが育つための大切な場所です。
そのため、子宮の形や内側の環境に問題があると、妊娠しにくくなったり、流産のリスクが高くなることがあります。
ここでは、不妊と関係する代表的な「子宮の問題」について解説します。
❶子宮筋腫
子宮筋腫は、子宮の壁(筋層)にできる良性の腫瘍です。
筋腫があるだけで必ず不妊になるわけではなく、自然妊娠が可能な方も多くいらっしゃいます。
ただし、筋腫の大きさやできる位置によっては、着床しにくくなったり、流産の原因になることがあります。
特に、子宮内腔の形を変えてしまう「粘膜下筋腫」は、不妊と関係しやすいとされています



筋腫があっても、すべて治療が必要とは限りません。
症状や妊活状況に合わせた判断が大切です。
❷子宮腺筋症
子宮腺筋症は、子宮の筋肉の中に子宮内膜に似た組織が入り込み、内膜が厚くなる病気です。
原因ははっきりしていませんが、女性ホルモンの影響で進行すると考えられています。
子宮腺筋症があると、着床しにくくなったり、流産のリスクが高まるという報告もあります。
また、強い月経痛や慢性的な下腹部痛を伴うことが多いのも特徴です。



症状の強さや妊娠への影響は個人差があります。
医療機関での評価が重要です。
❸子宮形態異常
子宮形態異常とは、生まれつき子宮の形が通常と異なる状態を指します。
女性の約5%にみられるとされ、子宮が形成される過程で起こります。
種類には、弓状子宮・重複子宮・中隔子宮・双角子宮などがあります。
中でも中隔子宮や双角子宮は、着床不全や流産、早産のリスクが高いとされています。



自覚症状が少なく、検査で初めて分かることも多いです。
❹子宮内膜症
子宮内膜症は、本来子宮の内側にある内膜に似た組織が、子宮の外で増えてしまう病気です。
20〜30代に多く、30代前半が発症のピークとされています。
子宮内膜症は、強い月経痛や慢性的な下腹部痛、性交痛などを引き起こし、
炎症や癒着によって不妊の原因になることがあります。



子宮内膜症を引き起こすと、月経時以上にも腰痛や下腹部痛、排便痛、性交痛などがみられるのが特徴です。また、不妊の原因にもなるため早期治療が大切になります。
❺チョコレート嚢胞
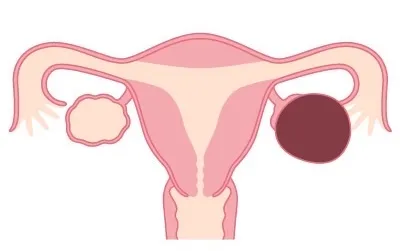

チョコレート嚢胞は、子宮内膜症が卵巣にできた状態で、
排出されない古い血液が溜まり、チョコレート状になることから名付けられています。
進行すると卵巣機能の低下や癒着を起こし、排卵や妊娠に影響することがあります。



チョコレート嚢胞の症状は子宮内膜症の症状とほとんど同じですが、他の部位よりも痛みが強いのが特徴。放置せず、定期的な経過観察が重要です。
❻着床障害
着床障害は、受精卵ができても子宮内膜にうまく着床できない状態です。
原因は、受精卵側と子宮側の両方にあると考えられています。
子宮側の要因としては、筋腫・ポリープ・慢性子宮内膜炎、
子宮収縮異常などが影響することがあります。
❼免疫異常
本来、妊娠中は受精卵や胎児を異物として攻撃しないよう、免疫が調整されます。
しかし、この仕組みがうまく働かず、免疫が強く反応してしまう体質があります。
これを「免疫性不妊」と呼び、着床不全や流産の原因になることがあります。
男性側に多い不妊症の原因
男性側に多い不妊症の原因として、
造精機能障害が約83%、精管通過障害が約4%、性機能障害が約14% とされています。
統計データを見ると、男性不妊の多くは造精機能障害が占めていることが分かります。
その背景には、検査では異常が見つかりにくい 身体の不調や自律神経の乱れ、ホルモンバランスの影響 が関係しているケースも少なくありません。
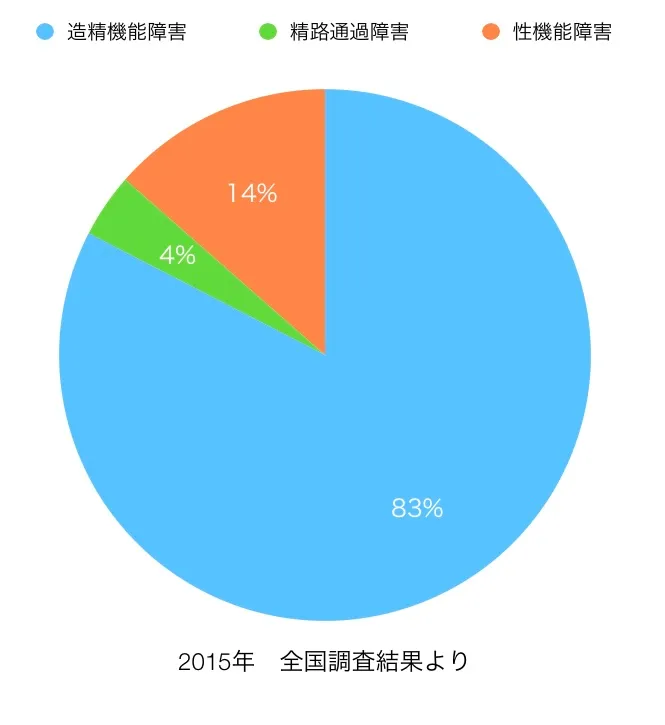

⑴ 造精機能障害

造精機能障害は、男性不妊の約9割を占めるとされる最も多い原因です。
原因には、染色体異常などの先天的なものと、精索静脈瘤などの後天的なものがあります。
後天的な造精機能障害は、はっきりした原因が分からないことも多く、生活習慣や食事、サプリメント、漢方などを用いて改善を目指すケースが一般的です。
精子の質が低下すると、着床率や妊娠の継続にも影響を与え、染色体異常のリスクが高まる可能性があります。



精子の質は精液検査で確認できます
精液の量・濃度・運動率・奇形率などを調べることで、造精機能の状態を把握できます。
⑵ 精管通過障害
精管通過障害とは、精巣で作られた精子が射精に至るまでの経路に問題があり、正常に射精できない状態です。
先天的に精路に欠損や奇形がある場合や、逆行性射精、精巣炎、停留精巣などが原因として挙げられます。
治療は、原因に応じて手術や薬物療法が選択されます。
⑶ 性行為障害
性行為障害とは、勃起障害(ED)や射精障害などにより、満足に性行為が行えない状態を指します。
EDは加齢に加え、喫煙、糖尿病、肥満などによる器質性ED、ストレスや不安による心因性ED、薬剤の副作用などが原因となります。
射精障害には、心因的な要因や誤ったマスターベーション習慣が関係することもあり、近年では膣内射精障害が増加傾向にあります。
男性側の不妊症は「気づきにくい」ことが特徴です
まとめ|不妊症は「どちらか一方」の問題ではありません
不妊症というと、これまで女性側に原因があると思われがちでしたが、
実際には女性側・男性側のどちらにも、または両方に原因があるケースが多いことが分かっています。
女性側では、
卵管・排卵・子宮・ホルモンバランス・免疫など、さまざまな要因が関係しており、
男性側でも、造精機能障害や精管通過障害、性行為障害などが不妊の原因となります。
共通して大切なのは
「原因を正しく知ること」
不妊の原因は一つではなく、
検査でははっきりしない体の不調や、自律神経の乱れ、生活習慣の影響が
妊娠に関わっていることも少なくありません。
そのため、
✔ 女性だけが頑張る
✔ 男性だけが検査を後回しにする
といった形ではなく、ご夫婦お二人で現状を把握し、向き合うことがとても大切になります。
治療と並行して「身体を整える視点」も大切です
不妊治療は医療の力がとても重要ですが、
同時に、血流・ホルモンバランス・自律神経・ストレス状態など
身体の土台を整えることも妊娠しやすい環境づくりにつながります。
実際に、
・原因がはっきりしない不妊
・治療を続けているが結果が出にくい
・検査では問題がないと言われた
このような方ほど、身体全体のバランスを見直すことで変化が出るケースもあります。
一人で抱え込まず、できることから始めましょう
不妊は決して誰か一人のせいではありません。
「もっと早く知っていればよかった」と後悔しないためにも、
まずは原因を知り、今の身体の状態を整えることから始めてみてください。
ご夫婦それぞれが無理なく取り組める形で、
妊娠に向けた一歩を踏み出していきましょう。


妊活は、正解を探すより「自分に合った選択」を重ねていくことが大切です。
そのヒントとして、こちらの妊活関連記事もぜひお役立てください。